Интраоперационный нейромониторинг в хирургии рака прямой кишки
Нейромониторирование современного уровня
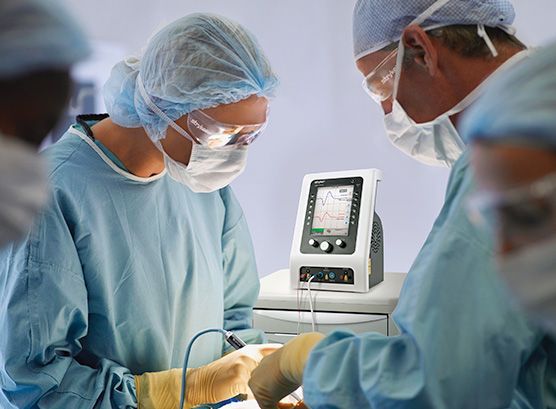
При хирургическом лечении рака прямой кишки среди осложнений чаще всего встречаются расстройства работы мочеполовой системы и развитие анальной инконтиненции. В ходе операции возникает риск повреждения вегетативных нервных стволов малого таза. Аппарат интраоперационной идентификации германской компании inomed NerveMonitor C2 позволяет визуализировать нервные структуры, осуществлять качественный нейромониторинг в реальном времени. Парез нервных окончаний тазовых сплетений и как следствие урогенитальная дисфункция без интраоперационной визуализации и при оперировании «наощупь» возникает в 70%.
Первым электрическую интраоперационную стимуляцию нервов (тогда он визуализировал кавернозные нервы) провёл доктор Lue в 1995 году при простатэктомии. Спустя годы исследования врачей доказали, что при тотальной мезоректумэктомии такой нервосохраняяющий подход позволяет проводить профилактику урогентных дисфункций, в некоторых случаях значительно снизив частоты их возникновения.
В оснащённой современным оборудованием операционной хирургу при проведении резекции опухоли прямой кишки или поражённого участка прямой кишки легче выполнить весь объём хирургического лечения, сохранив целостность и функциональность поясничных внутренностных нервов, нижних гипогастральных сплетений и гипогастральных нервов. В позднем послеоперационном периоде и спустя год NerveMonitor C2 можно применять для дальнейшего нейромониторинга, анализа импульсов нервных волокон, диагностики степени сохранности мочевой, половой и аноректальной функции.
В оснащённой современным оборудованием операционной хирургу при проведении резекции опухоли прямой кишки или поражённого участка прямой кишки легче выполнить весь объём хирургического лечения, сохранив целостность и функциональность поясничных внутренностных нервов, нижних гипогастральных сплетений и гипогастральных нервов. В позднем послеоперационном периоде и спустя год NerveMonitor C2 можно применять для дальнейшего нейромониторинга, анализа импульсов нервных волокон, диагностики степени сохранности мочевой, половой и аноректальной функции.
Ход хирургического лечения
При локализованных формах рака прямой кишки помимо тотальной мезоректусэктомии (удаления злокачественной опухоли и путей лимфогенного метастазирования) основная задача хирурга сохранить качество жизнедеятельности пациента. Одним из самых распространённых осложнений – половая и мочевая дисфункция, нейрогенное недержание кала, которые возникают при мобилизации прямой кишки из-за косвенного или прямого повреждения тазовых вегетативных нервов. С большей частотой перечисленные постоперационные патологии возникают у мужчин, чем у женщин. Предупредить такие ситуации позволяет прецизионная нервоориентированная диссекция.
Удаление ракового новообразования на прямой кишке и повреждённых тканей причисляется к операциям повышенной степени сложности, так как нервные структуры тяжело поддаются идентификации – в частности нижнее гипогастральное сплетение и сложная сеть тазовых нервов.
Удаление ракового новообразования на прямой кишке и повреждённых тканей причисляется к операциям повышенной степени сложности, так как нервные структуры тяжело поддаются идентификации – в частности нижнее гипогастральное сплетение и сложная сеть тазовых нервов.
- Повреждение верхнего гипогастрального сплетения – лигирование нижней брыжеечной артерии у основания.
- Повреждение верхнего гипогастральных нервов – выделение прямой кишки по задней поверхности при отделении прессакральной (паристальной) и висцеральной тазовой фасции на уровне промонториума.
- Повреждение нижнего гипогастрального сплетения – при переднелатеральной ректальной диссекции в районе боковых связок.
- Возникновение урогенитальных нейрососудистых пучков – при диссекции по передней поверхности прямой кишки (на боковом краю фасции Денонвилье).
Классификация повреждений
Хирургориентированный нейромонитор экспертного уровня
Применение NerveMonitor C2 повышает результаты послеоперационной аноректальной и урогенетальной функциональности. Однако при одностороннем нейроконтроле показатели немного ниже, чем при двустороннем мониторинге. В ходе изучения состояния здоровья пациентов, при хирургическом лечении которых был использован нейромонитор, во многих странах зарегистрировано снижение показателей местных рецидивов с 16% до 9%. При применении интраоперационного нейромонитора сокращается время реабилитации и улучшается долгосрочный исход у пациентов с диагностированным раком прямой кишки.